症状別診療ガイド
- HOME
- 症状別診療ガイド
その他整形外科で治療できるもの
捻挫、骨折、肉離れ、じん帯損傷、切り傷、動物にかまれた、蜂に刺された、外反母趾、巻き爪、扁平足
くびの痛み
頚部痛・寝違え・首が回らない

くびの痛みの原因として長時間の姿勢不良や生活習慣の積み重ねから骨の正しい位置からのずれや肩甲背部筋の筋緊張と血流低下などが組み合わさって生じる場合が多い疾患です。
主な治療方法
理学療法士による姿勢指導と自宅で自分でできる頚部痛改善セルフエクササイズ(マッケンジー法)を指導します。
また必要があれば、お薬の処方・注射・物理療法もあわせて行います。
環軸関節回旋位固定
(子どもさんの首が回らない、急性斜頸)

子どもさんは遊んでいる間などに原因なく首が回らない・首が傾いたまま動かせない状態になることがあります。
原因は歯突起のまわりの靭帯が緊張して歯突起が亜脱臼して動かなくなってしまうことにあります。
高熱が出ていないか?(あれば炎症性、感染性の疾患を疑います)、転落など外傷がないか?を確認して、レントゲン撮影を行います。
主な治療方法
痛み止めのお薬を使い、頚椎カラー固定をし、仰向けでなるべく寝てもらうよう生活指導を行います。
数日から1週間で良くなることがほとんどですが、痛くて仰向けで安静に寝れない場合や、改善傾向がない場合は脊椎専門医がいる総合病院に紹介して入院のうえ、頚椎持続牽引を行うこともあります。
腰の痛み
急性腰痛・ぎっくり腰

中腰で重い物を持ち上げたり、腰をねじったりしたときに急に生じる腰痛です。
痛いので安静にしがちですが、最近の研究では痛みの少ない範囲で動いた方が改善が早いとされています。
主な治療方法
痛み止めのお薬を使い、患者さんの症状に合わせて運動療法(マッケンジー法)を行います。
理学療法士が患者さんと1対1で腰痛改善や予防の体操、姿勢指導、生活動作の指導等を行います。
また物理療法も併せて行います。
腰部脊柱管狭窄症

腰部脊柱管狭窄症は腰の中の神経が圧迫され、血流が障害されることにより脚のしびれ・痛み、歩行障害などが出る疾患です。
腰椎椎間板ヘルニアとの違いは、ヘルニアは座っているといたみが強くなりますが、脊柱管狭窄症は立ったり歩くと足の痛みやしびれが強くなります。
主な治療方法
血液の流れを良くするお薬や痛み止め、神経に働きかけるお薬等の処方を行い、ブロック注射を行うこともあります。
また症状によっては手術を行うこともあります。
また自然経過でも改善していくことがあります。
腰椎椎間板ヘルニア

腰椎椎間板ヘルニアは、腰の椎間板の一部が飛び出して腰の神経を圧迫して炎症をおこすことにより、腰や脚に激しい痛みやしびれを引き起こす疾患です。
主な治療方法
まず神経症状などがないか診察し、レントゲン検査、MRIで椎間板が飛び出していないかの確認をします。
薬(痛み止め)、安静(座ることを避ける)、ブロック注射(神経根ブロックと硬膜外ブロック)、リハビリ(温熱療法,運動療法)でほとんどの方がよくなります。
しかし足の麻痺が急に進んだ場合とおしっこをしたくてもでないという排尿困難が出た場合には緊急手術になることもあります。
手術の場合は専門医のいる病院へ当院から紹介いたします。
脊椎圧迫骨折
ご年配の方で腰の痛み・背中の痛みがある時は背骨の圧迫骨折を疑います。
長時間の草取り、前かがみでの作業、重いものを持ったなどで起こることもあります。
主な治療方法
まずはレントゲン検査で骨折がないか確認します。骨折が疑わしい場合はMRI検査等行い骨折があれば安静の為コルセットを作成し、お薬の処方を行います。
また骨粗鬆症の可能性もある為、骨粗鬆症治療も検討します。
腰椎疲労骨折
(成長期の腰痛症)

スポーツ時の繰り返しの腰をそらす、ひねる運動により起こり、腰骨に亀裂が生じて起こる腰痛です。
レントゲン、MRI、CT検査で骨折がないか診断を行います。体の柔軟性も影響します。(大腿後面のハムストリングという二頭筋の硬い人が多いです)野球、テニス、など右ききの選手は左の骨折が多く、サッカーやバスケは左右差がないと言われています。
主な治療方法
骨折があった場合は、コルセットを作成して1ヶ月の安静をとり、その後体幹トレーニング・体の柔軟性を上げるストレッチ指導を開始します。コルセットはおよそ3-6ヶ月装着しCTで骨癒合が確認できてから完全復帰とします。
本人を説得するのには時間がかかりますが、治療をきちんとしておかないと長い人生で腰痛に悩まされることになるため、きちんと治療をされることをお勧めします。
肩の痛み
肩関節周囲炎

四十肩、五十肩と言われるもので、肩の骨、軟骨、靱帯や腱などが老化して肩関節の周りの組織に炎症が起きるものです。
徐々に肩が上げにくくなる、手が後ろに回らない、駐車券を取る動作で激痛を生じるなどの症状がみられます。
腱板断裂

腱板断裂は肩の腱の一部が切れたものです。
転倒や重いものを持つことで起こりますが高齢者では原因がはっきりしない場合もあります。
主な治療方法
肩の可動域に加えて、頚椎可動域、姿勢のチェックを行いレントゲン検査、超音波エコー検査で石灰沈着がないか、腱板断裂の有無を確認します。明らかな原因がない場合には肩関節周囲炎として関節内注射、投薬、物理療法、運動療法を行います。
急性期は痛みに応じて運動療法行いますが、それを過ぎたら可動域訓練を行います。
肩の治療には時間がかかることをご理解ください。
(半年から1年かかる場合もあります)
肩関節石灰沈着症

関節に石灰がたまり、急に肩関節に痛みが生じて肩を上げることが難しくなる、夜痛みで眠れられないという症状がみられます。
主な治療方法
レントゲン撮影と超音波エコー装置で石灰を確認した後、ステロイド注射で石灰の吸引を行います。
白濁した石灰が吸引されステロイド注射をすると直後か翌日には痛みがなくなり、手があげられるようになります。
改善がなければ再度注射を行いますが、あわせて痛み止めの処方、物理療法(超音波)、運動療法を行います。
肘の痛み
上腕骨外側(内側)上顆炎
(テニス肘)
中高年女性で手をよく使う人が生じやすい疾患でオーバーユース症候群とも言われます。
手首をそらすと肘の外側の筋付着に痛みが生じて、絞る動作が出来なくなり日常生活の苦痛が大きくなります。
主な治療方法
治療は肘サポーター使用、物理療法、運動療法(ストレッチ等)を組み合わせて、衝撃波治療器(圧力波と振動で局所の血流改善と組織の修復をはかる)を使用する場合もあります。
膝の痛み
変形性膝関節症

加齢により膝周りの筋力が落ちたり、クッションの役割をする軟骨のすりへりが起こることにより、痛みを生じる疾患です。
主な治療方法
痛み止めのお薬や電気治療、膝周りの筋力訓練、関節の中にヒアルロン酸の注射等を行います。
肋骨の痛み
肋骨の痛みに関する掲載内容は現在準備中です。
手の痛み
手根管症候群

横手根靭帯の肥厚により正中神経が絞扼され正中神経の支配領域である母指から環指半分に知覚障害があり、Tinelサイン(手掌中央を指で叩打して手指への響く痛みあれば陽性)陽性、パーフェクトオーサイン(母指と示指で輪を作れるか)があり、正中神経の伝導速度の遅延があれば確定します。
局所の安静と投薬、物理療法、ステロイド注射もあり改善ない場合に手術(手根管開放術)をおこなわれます。
ばね指

屈筋腱の腱鞘炎でオーバーユースによる原因と女性ホルモンの関与があります、安静、装具、注射、投薬、物理療法、運動療法(衝撃波も行なっています)を組み合わせて行い、改善なければ腱鞘内ステロイド注射行いますが再燃を繰り返す場合には手術(腱鞘切開)も行われます。
ドゥケルバン腱鞘炎

屈筋腱の腱鞘炎でオーバーユースによる原因と女性ホルモンの関与があります、安静、装具、注射、投薬、物理療法、運動療法(衝撃波も行なっています)を組み合わせて行い、改善なければ腱鞘内ステロイド注射行いますが再燃を繰り返す場合には手術(腱鞘切開)も行われます。
へバーデン結節

手指の第1関節の変形性関節症です。手指のこわばりを訴えることも多いので関節リウマチとの鑑別も重要です。物理療法、投薬を行います。
へバーデン結節の原因は女性ホルモンの減少の影響もあると考えられます。
体内で生成されるエクオールという物質は大豆イソフラボンの代謝産物で女性ホルモンのエストロゲンと構造式が似ており、エストロゲンの代わりになる効果が期待できる可能性があります。
日本人は半数はエクオールを産生出来ないのでエクオールのサプリメントは当院でもお勧めしています。
改善ない場合に手術(関節固定術または人工関節置換術)も行われます。
母指CM関節症

母指(親指)の付け根の痛みです。痛い場所の圧痛、動かしたときの痛みとレントゲン撮像で診断します。
物理療法、投薬を行いますが、改善ない場合に手術(関節固定術または形成術)も行われます。
足の痛み
外反母趾
外反母趾に関する掲載内容は現在準備中です。
扁平足(踵の痛み)
扁平足(踵の痛み)に関する掲載内容は現在準備中です。
骨粗しょう症
骨粗しょう症
骨粗しょう症とは、閉経や加齢が原因で骨がもろくなり、骨折しやすくなる病気です。
患者数1,280万人(65歳以上の方の3人に1人)と推計されていますが、治療を受けられている方は200万人しかいません。
骨粗しょう症は自覚症状がないため骨折して初めて骨粗鬆症であることに気が付く方がたくさんいらっしゃいます。
骨折を起こす前に、骨密度をチェックしてみられることをお勧めします。
骨粗しょう症による骨折は、50歳後半頃から始まります。
まず、手首の骨折(橈骨遠位端)から始まり、60歳頃から背骨の骨折(脊椎圧迫骨折)が少しずつ増えます。
背骨の骨折は近年耳にする「いつの間にか骨折」と言われるもので重いものを持ったり、草取りなど前かがみの仕事、くしゃみなどで起こる場合があります。
一番怖いのは80歳前後から急速に増える大腿骨近位部骨折(股関節周囲)です。
ここが骨折すると寝たきりのリスクが高まり、肺炎などの合併症から死に至るケースもあります。
主な治療方法
まずはFRAXという今後10年間での骨折リスクの診断ツールを使い、骨折リスクを診断するとともに骨密度検査(DEXA法)を行い、骨密度の低下がある方や骨密度は高くても度重なる骨折のある方はどういった治療が必要か採血検査をします。
その結果で重症度に応じて内服薬や注射薬での治療を行います。
中断してしまうと数か月で元に戻ってしまうので、継続が重要な治療です。
骨粗鬆症リエゾサービス
年齢とともに骨粗鬆症性骨折が加速度的に増えて一度受傷すると再受傷をおこしやすいことを、骨折のドミノ倒しといいます。
これを防止するために考えられたのが医療連携(大きな病院と地域の診療所の連携)で、骨粗鬆症リエゾンサービスといいます。
病院の整形外科で入院治療になったあと、開業医による外来治療に移行した場合でも、病院医師や開業医が情報を交換・共有し、薬物治療、転倒リスクの評価、運動や生活習慣の改善プログラムの提示など、次の骨折を防ぐ対策につなげることに貢献しています。
当院では骨粗鬆症マネージャーの看護師、理学療法士が常駐しており、食事指導、運動指導、骨粗鬆症治療の継続、大腿骨近位部骨折のみでなく脊椎骨折なども含めた骨折予防、腰痛発症の軽減につながるよう取り組んでいます。
関節リウマチ

関節リウマチは近年研究が進み、発症原因が解明され、治療も飛躍的に進歩しています。
リウマチ感受性遺伝子がリウマチ患者さんの約7割(リウマチでない場合3割)に認められるので遺伝的要因が原因の一つとされます。
これに細菌・ウィルス、タバコ、粉じん、歯周炎、腸内細菌といった環境的要因によって慢性炎症が生じて、体の中に異常なタンパクができ、これに抗体ができると免疫異常が生じます。
治療のゴールドスタンダードはメトトレキセートという免疫抑制剤ですが、生物学的製剤を導入することで完治も可能な場合もあります。
当院ではまず手のX線写真、血液検査、関節の超音波検査を行って治療を開始し、症状の推移と血液検査を参考に治療の継続、変更を判断します。
その他
怪我(外傷)
キズは切ったり打ったりして、皮膚や肉を損じたものです。
傷の治療の基本は切り傷は、出血は圧迫と挙上と固定を行い、深い時は医療機関で縫合します。
汚染がある時は、水道水でまず十分洗浄して、汚染なくなれば湿潤療法を行いますが、汚染があれば局所麻酔後にブラッシング後に湿潤療法を行います。
骨折、脱臼

外傷性でスポーツ、仕事中などに生じるケースが多いです。
骨折で転位(骨のずれ)が強ければ速やかに徒手整復を行い固定します。
捻挫、靭帯損傷

外傷性でスポーツ、仕事中などに生じるケースが多いです。
超音波エコー検査を行い状態を確認します。腫脹、断裂、不安定性の程度に応じてギプス固定、装具固定を行いその後早期に運動療法(足関節周囲の筋力訓練、バランス訓練など)を行います。
不安定性(靭帯のぐらつき)や痛みが残る場合にはスポーツ専門医に紹介して手術が必要となる場合もあります。
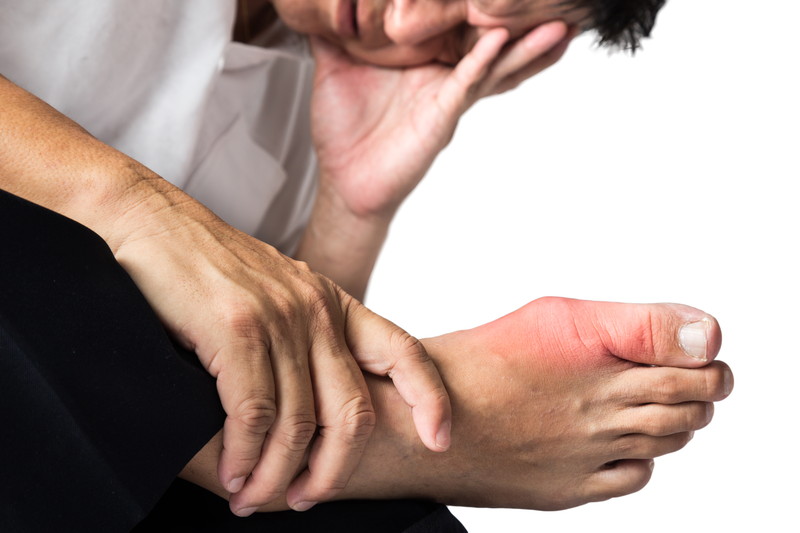
痛風
痛風性関節炎で代表的なのが第1足趾付け根(足親指)の関節炎で、他に足関節炎、膝関節炎があり、関節の周りが赤くなる、はれ、熱をもっている状態になり痛みが強く、歩くのがやっと、という状態で整形外科を受診されることが多いです。